Ветрянка во время беременности
Вирус Варицелла-Зостер (ВВЗ), известный как вирус ветряной оспы (ветрянка), является одним из восьми вирусов герпеса, вызывающим заболевания у людей по всему миру. Заражение ветряной оспой у детей, как правило, приводит к легкому течению болезни, в то время, как у взрослых ветрянка протекает в среднетяжелой или тяжелой форме, и даже может привести к смерти.
Во время беременности ветряночная пневмония может быть особенно тяжёлой и материнская инфекция может привести к врождённым аномалиям и патологиям развития плода.
В этом разделе будут рассмотрены эпидемиология, инфекционные осложнения, лечение и профилактика ветряной оспы у беременных женщин.
В этой статье Вы узнаете:
Пути инфицирования
Любой человек, зараженный ветряной оспой, остается опасным для окружающих до тех пор, пока вся сыпь на его теле не покроется коркой.
Итак, заражение может произойти следующими путями:
- от человека к человеку передача вируса происходит воздушно-капельным путем. Помимо вдыхания капель вирусосодержащей слизи инфицирование может случиться, например, при касании к жидкости, которая содержит вирус;
- передача может произойти от матери к плоду. Именно об этом и идет речь в нашей сегодняшней теме. Синдром врожденной ветряной оспы весьма опасен не только для состояния плода, но и для здоровья будущей матери. Заражение может произойти в период внутриутробного развития, перинатально либо постнатально. Вне зависимости от этого последствия могут быть весьма плачевными. Об этом всегда должна помнить будущая мамочка.
В первых двух случаях врожденная ветрянка передается трансплацентарно. В послеродовой же период инфицирование происходит воздушно-капельным путем либо при прямом контакте с инфицированным.
Следует знать, что если беременная когда-то в детстве успела переболеть обозначенной вирусной патологией, то вероятность инфицирования в период беременности сведена к нулю, так как у организма уже выработан стойкий иммунитет. И даже в случае контакта с больным нет необходимости в каких-то мерах безопасности.
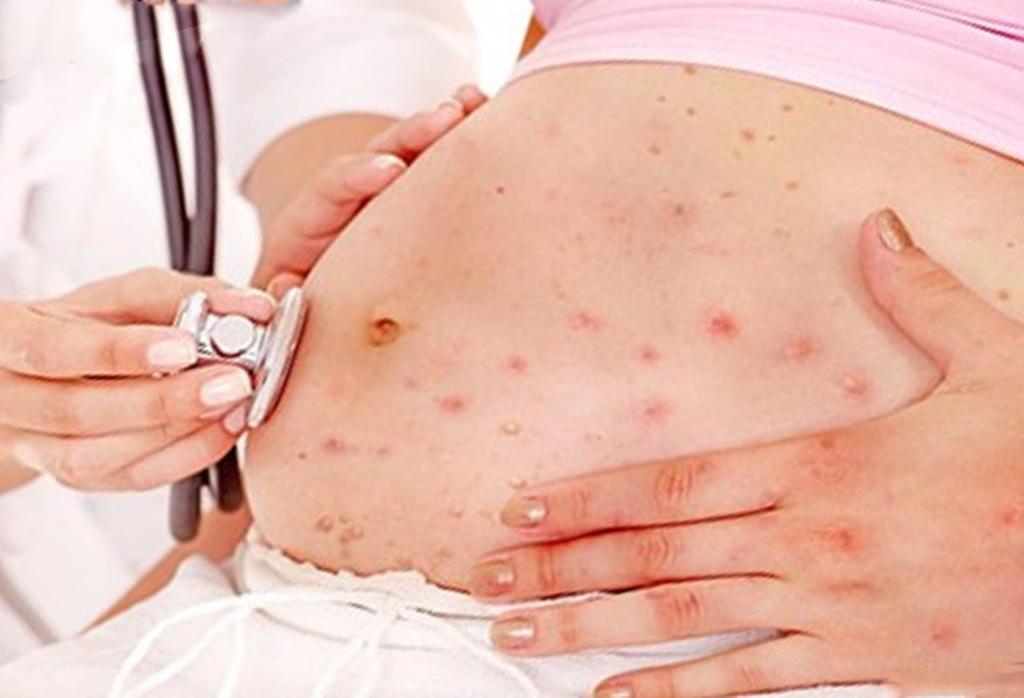
Осложнения ветряной оспы
При ветряной оспе бывают специфические осложнения, обусловленные непосредственно действием самого вируса и неспецифические осложнения, возникающие вследствие присоединения бактериальной инфекции.
К специфическим осложнения относятся ветряночный энцефалит, менингоэнцефалит, миокардит, нефрит, миелит. Поражение нервной системы может возникать в первые дни болезни в период высыпаний. Отмечаются гипертермия, судороги, потеря сознания. После незначительного улучшения появляются гемипарез, очаговые симптомы, которые быстро проходят. Прогноз обычно благоприятный.
Чаще ветряночный энцефалит начинается в период образования корочек. Через несколько дней на фоне удовлетворительного состояния возникают головная боль, повышение температуры тела, вялость, рвота. Менингеальные симптомы слабо выражены или отсутствуют. Ребенок не может держать голову, сидеть, стоять, нарушается ходьба, беспокоит головокружение. Речь становится медленной, тихой, дизартричной, нарушается координация движений (пальценосовая проба положительная), определяется гипотония мышц. Спинномозговая жидкость прозрачная, редко определяется лимфоцитарный цитоз, количество сахара и белка не изменяется.
Schulte в 1963 году выделял 2 типа неврологических поражений.
Первичный тип – типичный ветряночный энцефалит, который возникает на
4 — 7-й день заболевания после появления экзантемы с атаксией, тремором, гипотонией скелетных мышц.
Другой тип неврологических поражений наблюдается у ослабленных детей и при наличии сопутствующих заболеваний. Характеризуется поражением сердечнососудистой системы, ЦНС с отеком, с периваскулярной лимфоцитарной инфильтрацией, демиелинизацией и кровоизлияниями. Основные симптомы: головная боль, рвота, судороги, и тяжелые расстройства сознания. Прогноз значительно хуже, чем при первом типе.
Патогенетическая основа этих типов неврологических поражений неодинакова. Отмечают большую роль аллергических механизмов и аутоиммунных конфликтов.
В.Н. Верцер, Е.Н. Назарова (1958) выделяли 3 неврологических синдрома: гемиплегический, атаксический и синдром поражения подкорковых ганглиев. Во всех случаях прогноз благоприятный.
К неспецифическим осложнениям относятся бактериальные осложнения (абсцесс, флегмона, лимфаденит, стрептодермия и др.). Иногда возникают гнойные конъюнктивы, стоматиты, стеноз гортани, пневмонии.

Диагностика во время беременности
Диагностика синдрома врожденной ветрянки основана, главным образом, на сведениях о ветряной оспе во время беременности и на характерных признаках синдрома. Выделить культуру вируса от новорожденных не удается, однако в биоптатах можно обнаружить вирусную ДНК методом ПЦР.
У некоторых детей в крови, взятой из спинного мозга, обнаруживаются антитела к вирусу ветрянки класса М, однако после рождения их титры быстро падают. Для диагностики инфекции плода и эмбриопатии пытались исследовать ворсины хориона и кровь плода на вирусную ДНК, вирус или антитела к нему, однако значение этих исследований для лечения больного и консультирования родителей не определено.
Поскольку данные исследования не позволяют отличить инфекцию от заболевания, основное значение имеют их отрицательные результаты, так как они помогают успокоить родителей.
Диагностика вируса ветряной оспы у новорожденных
VZV можно обнаружить при помощи методов прямой иммунофлюоресценции и полимеразной цепной реакции, а также в биоптате кожных высыпаний. При культуральном исследовании ткани или цереброспинальной жидкости детей с врожденным синдромом VZV рост этого вируса не отмечается.
В плазме крови ребенка могут быть выявлены IgG и IgM антитела к VZV, что поможет определить изначальный иммунитет или подтвердить наличие активной инфекции. Эти антитела сохраняются у ребенка и после достижения семимесячного возраста (когда любые материнские антитела должны уже исчезнуть).
Диагноз вируса ветряной оспы у новорожденных Основывается на данных анамнеза или наличии инфекции у матери, клинических симптомов у новорожденного и результатах лабораторных исследований.
Лечение
О применении антивирусной терапии при ветряной оспе у беременных до сих пор нет данных. Поскольку WZ менее чувствителен к ацикловиру, чем ВПГ, необходимо увеличивать дозу и вводить лекарство парентерально.
В тяжелых случаях при пневмонии назначают ацикловир по 10 мг/кг каждые 8 ч внутривенно в течение 10 дней. При тяжелом течении опоясывающего герпеса во время беременности ацикловир можно применять во II и III триместрах, при очень тяжелом течении — уже в I триместре.
Введение специфического VVZ-иммуноглобулина во время беременности проводят и с целью пассивной иммунизации, и с целью профилактики таких тяжелых осложнений ветряной оспы, как ветряночная пневмония.
Мероприятия, проводимые в родах
При подозрении на ветряную оспу следует отсрочить роды на 3—4 дня, чтобы материнские IgG-антитела, уровень которых повышается примерно на 5—6-й день после острой ветряной оспы, могли быть переданы плоду и соответственно новорожденному.
Если токолиз провести не удалось, то сразу же после рождения ребенку вводят WZ-иммуноглобулин. При массивных высыпаниях ветряночных элементов на половых органах заболевшей менее 5 дней назад женщины может встать вопрос о родоразрешении путем кесарева сечения с целью профилактики интранатального инфицирования.
После родов женщины с ветряной оспой или опоясывающим герпесом изолируются в специальные боксы обсервационного отделения. Новорожденным назначают профилактический курс ацикловира и WZ-иммуноглобулина. Пассивную иммунопрофилактику осуществляют с помощью внутримышечного введения варицеллона в дозе 0,2—0,4 мл/кг или внутривенного введения варитекта в дозе 1—2 мл/кг.
Ребенка изолируют от матери до тех пор, пока не минует опасность заражения. Такие новорожденные наблюдаются в течение 14 дней даже при отсутствии симптомов инфекции. При развитии ветряной оспы у новорожденного назначают лечебный курс ацикловира в дозе 5 мг/кг каждые 8 ч внутривенно в течение 5—7 дней. Снимают карантин только после покрытия поражений корочками.
Рекомендуется обязательное грудное вскармливание этих новорожденных, так как с материнским молоком передаются защитные ан-TH-VVZ-антитела.
Постконтактная профилактика
Профилактика направлена на людей, восприимчивых к инфекции ВВЗ, у которых нет в анамнезе ветрянки или серологических признаков наличия первичного контакта с вирусом (антител IgG к вирусу в крови, антител IgG с высокой авидностью).
Оценка восприимчивости. Важным источником информации о наличии антител к вирусу ветряной оспы являются сообщения самих беременных женщин о перенесённой ранее инфекции. Кроме того, у большинства женщин, не имеющих ветряную оспу в анамнезе, обнаруживают серологические маркеры перенесенной инфекции.
Этот принцип хорошо виден на примере исследования 838 беременных женщин, у 98% из которых в анамнезе присутствовала ветряная оспа, и при серологическом исследовании у них были обнаружены маркеры ранее перенесённой инфекции. При этом у небольшой части женщин, сообщивших об отсутствии ветрянки в анамнезе, либо высказавших неуверенность в этом вопросе, была обнаружена серонегативная реакция к антителам ветряной оспы, 7% и 17% от общего числа соответственно.
В идеале, серологические анализы на ВВЗ должны быть проведены до применения иммунопрофилактики среди женщин, не перенёсших ветряную оспу; такая стратегия является экономически эффективной и её уже предлагали некоторые эксперты. Однако необходимо быстро проводить обследование, поскольку профилактику важно провести в течение 10 дней с момента контакта. Если в эти сроки невозможно получить результаты серологических проб, тогда необходимо применять постконтактную профилактику.





