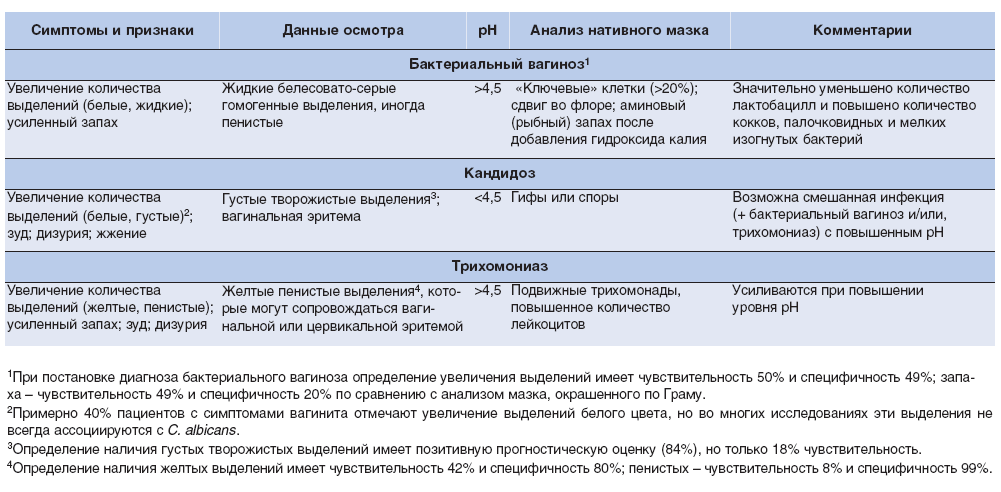
Характерные признаки вагинита и способы его лечения
Вульвовагинит – это воспалительное заболевание наружных половых органов женщины.
Вульвовагинит по локализации делят на вульвит и вагинит.
При вагините (второе его название — «кольпит») – воспаляется слизистая оболочка влагалища. При вульвите воспаляется слизистая оболочка малых половых губ и преддверия влагалища.
Бактериальный вагинит, причины:
Наиболее часто в развитии вагинита участвуют несколько факторов одновременно. Заболевание может возникнуть в любом возрасте.
В этой статье Вы узнаете:
Вагинит у женщин
Встречается часто, что связанно с активной половой жизнью и наличием большого количества провоцирующих факторов.
- Специфический вагинит
Развивается при заболеваниях, передающиеся половым путем (ЗППП). Болезнетворные микроорганизмы проникают во влагалище во время незащищенного полового акта от больного партнера: трихомонады, гонококки, хламидии, микоплазмы и другие.
- Неспецифический вагинит
Развивается под воздействием причин, приводящих к ухудшению работы защитной половой системы. В таких условиях условно-патогенные бактерии (стафилококки, стрептококки и другие) начинают расти и размножаться, становясь потенциально опасными.
Стрессовые ситуации (хронические, острые)
Приводят к изменению гормонального баланса. Дело в том, что прогестерон, который больше вырабатывается во второй половине цикла, и гормон стресса (кортизол) образуются из одного и того же вещества группы стероидов. При стрессе весь запас этого вещества уходит на образование кортизола, тогда как на синтез прогестерона не хватает сырья.
Несоблюдение правил личной гигиены
Изменяет нормальный баланс микроорганизмов во влагалище, создавая условия для размножения условно-патогенной флоры.
Нарушение работы иммунной системы
Происходит при аутоиммунных заболеваниях, переохлаждении, после затяжных ОРВИ, гриппа, пневмонии и других состояний. В результате снижается защитная функция слизистой влагалища, что создает условия для прикрепления и размножения бактерий, вирусов, грибов.
Нерациональный прием антибиотиков, лечение противоопухолевыми препаратами (цитостатиками)
Подавляют размножение и активность палочек Дедерлейна, что ведет к усилению размножения грибка (кандиды) и условно-патогенных бактерий.
Гормональные изменения
При гормональных заболеваниях нарушается выработка, а также баланс между эстрогенами и прогестероном. Например, при синдроме поликистозных яичников, сахарном диабете обоих типов, ожирении.
При физиологических состояниях также возможно нарушение гормонального баланса:
- Во время беременности из-за гормональной перестройки организма матери для вынашивания плода.
- В пременопаузе (за несколько лет до прекращения менструации), с наступлением менопаузы и в постменопаузе.
- Повреждение половых органов
- Нарушается целостность слизистой влагалища и возникает риск занесения инфекции.
Повреждение возможно:
- Во время медицинских манипуляций: аборта, диагностического выскабливания, удаления или установки внутриматочной спирали.
- При травме и/или инородном теле во влагалище, спринцевании, бурном половом акте.
Причины возникновения разных видов кольпита
В зависимости от вида возбудителя заболевания различают вагиниты:
- Специфические. Воспаление вызывают инфекции, которые передаются половым путём. Их возбудителями являются трихомонады, хламидии, гонококки, микоплазмы и т. д.
- Неспецифические. Возникают при активизации условно патогенных микроорганизмов, присутствующих в организме постоянно. Процесс запускается при снижении иммунитета. Одной из самых распространённых форм этого вида кольпита является гарднереллёз, вызванный размножением бактерий Gardnerella vaginalis.
- Смешанные. Воспалению способствует проникновение в организм инфекции, которая передаётся половым путём, в результате чего снижается иммунитет и активизируются условно-патогенные микроорганизмы, присутствующие во влагалище.
Патология, как правило, развивается у женщин репродуктивного возраста. Часто кольпит возникает в период менопаузы, когда снижается естественная защита организма. Намного реже он встречается у детей младше 10 лет.
Исходя из причин, которые спровоцировали воспаление, можно выделить такие виды вагинитов:
- Бактериальный. Основными факторами развития являются стремительное размножение бактерий на слизистой влагалища и снижение местного иммунитета. Чаще всего страдают женщины 18–45 лет. Возможна передача заболевания половым путём.
- Дрожжевой. Воспалительный процесс возникает в результате активного размножения грибов рода Candida.
- Неинфекционный. Развивается из-за механического или химического воздействия на слизистую оболочку влагалища. Патология может диагностироваться в детском возрасте, причина — неправильный подбор гигиенических средств. Кроме того, спровоцировать её появление способна аллергия.
- Атрофический. Обычно возникает в климактерическом периоде вследствие гормональных изменений.
- Вирусный. Инфицирование происходит во время сексуального контакта. Примером может быть герпетический кольпит.
Типы
Существует несколько разновидностей вагинита в зависимости от его формы и природы происхождения. Выделяют два типа заболевания: острый и хронический. В первом случае недуг характеризуется ярко выраженными симптомами.
Вторая форма считается более опасной для женского здоровья и отличается вялым течением патологии. По природе происхождения кольпит бывает следующих видов:
- кандидозный;
- атрофический;
- трихомонадный.
Острая форма
При остром вагините воспалительный процесс протекает довольно бурно. Он сопровождается зудом во влагалище, атипичными выделениями, жжением и резью во время мочеиспускания. Патология является ответом организма на воздействие температур, аллергенов или болезнетворных клеток. Недолеченный недуг переходит в хроническую форму. Он приводит к воспалительным процессам в области малого таза. При беременности такой тип патологии представляет опасность для ребенка.
Для женщин репродуктивного возраста острый вагинит становится причиной бесплодия. Хроническая форма Эта разновидность кольпита диагностируется тяжелее из-за отсутствия специфических симптомов. Зудящие ощущения и густые белые выделения в этом случае отсутствуют. Отличительной чертой считаются периодические рецидивы.
При недостаточном лечении хроническое воспаление распространяется на почки и мочевой пузырь, тем самым ухудшая состояние здоровья женщины. На поздних стадиях заболевания в малом тазу образуются спайки, появляются язвы на слизистой поверхности влагалища. Характерными признаками считаются сильные болезненные ощущения внизу живота. Атрофический кольпит Атрофический или сенильный вагинит – это воспаление, спровоцированное снижением уровня эстрогена в результате возрастных изменений. На фоне гормональной перестройки истончается эпителий влагалища, что приводит к сухости и раздражению его стенок.
Согласно статистике, атрофическая разновидность кольпита образуется у 40% женщин, приблизившихся к климатическому возрасту. К первым признакам недуга относят жжение в мочеиспускательном канале и дискомфорт во время сексуальных контактов. Наблюдаются учащение деуренации и недержание урины при интенсивных физических нагрузках. Читайте также: Что такое аденомиоз матки, признаки, причины возникновения и как его лечить Кандидозный В результате грибкового поражения развивается кандидозный кольпит (молочница).
Основными причинами увеличения числа дрожжеподобных микроорганизмов являются несоблюдение гигиенических норм, нарушение белкового или углеводного обмена и гормональные отклонения. При молочнице наблюдаются отечность и краснота внешней и внутренней поверхностей влагалища.
Среди характерных признаков выделяют интенсивные зудящие ощущения. Трихомонадный кольпит Недуг возникает при попадании трихомонадных бактерий в женский организм. Частая причина его развития – незащищенный половой акт. В зоне особого риска находятся женщины, неоднократно сменяющие половых партнеров.
К особенностям недуга относят пенистые выделения желтоватого цвета, сопровождающиеся резким запахом. При хроническом течении болезни у женщины нарушается менструальный цикл и снижается фертильность. Кольпит в детском возрасте Вагинит нередко встречается у девочек до 10 лет. Это обусловлено структурными изменениями влагалища.
В этот период слизистая поверхность органа наиболее подвержена воздействию внешних факторов. Несоблюдение правил гигиены, частое посещение бассейна и общественных водоемов, низкий уровень защиты организма, аллергические реакции и другие причины провоцируют воспалительный процесс. Кольпит в постклимактерическом возрасте
В период постменопаузы заболевание не всегда сопровождается ярко выраженными симптомами. На начальных этапах изменения касаются только работы выделительной системы, увеличивается количество вагинального секрета. По мере развития болезни появляются зуд, раздражение и неприятный запах из половых органов. Помимо гормональных изменений, к причинам недуга относят нарушение метаболизма.
Вагинит (иначе кольпит) – это воспалительное заболевание влагалища, проявляющееся зудом, болью и патологическими выделениями. Практически каждая женщина репродуктивного возраста переносит как минимум один эпизод болезни за свою жизнь, поэтому вагинит – ведущая причина обращений к гинекологу.
Причин у заболевания множество, но подавляющее большинство из них способны вызвать патологические изменения только на фоне иммунодефицита либо нарушения влагалищной микрофлоры. Значительную роль играет гормональный статус женщины. Зачастую первый раз вагинит возникает при вынашивании ребенка и при отсутствии адекватного лечения становится источником инфекции для плода. У девочек до полового созревания кольпит носит бактериальный или аллергический характер.
Почему развивается болезнь?
Влагалище приспособлено для фрикций членом и служит для принятия спермы и ее проведения в матку. Оно представляет собой мышечную трубку, выстланную изнутри достаточно прочным многослойным эпителием. Верхний слой клеток слизистой оболочки содержит большое количество гликогена в качестве запаса углеводов. Они необходимы для питания нормальной микрофлоры влагалища – палочек Дедерляйна или молочнокислых палочек.
Бактерии расщепляют гликоген и выделяют в полость влагалища молочную кислоту. Такая система создает двойную защиту от инфекций: палочки Дедерляйна обильно покрывают слизистую оболочку и не оставляют места для размножения других микроорганизмов, а кислая среда губительна для большинства бактерий. Кроме того, слизистая ежедневно самоочищается. Ее клетки вырабатывают небольшое количество слизи, которая стекает вниз по стенкам и уносит с собой слущенный эпителий, погибшую нормальную микрофлору и представителей патогенной.
Количество гликогена в клетках слизистой зависит от концентрации половых стероидов в крови. Эстроген вызывает усиленное его отложение, а прогестагены, напротив, снижают концентрацию углеводов в эпителии. Концентрация прогестагенов наиболее высока перед менструацией, поэтому на это время приходится большинство острых вагинитов и рецидивов хронического.
Таким образом, влагалище надежно защищено от влияния патогенных агентов. Однако заболевание ежегодно поражает большое количество женщин. Способствуют этому провоцирующие факторы вагинита:
- травмы промежности после родов и операций, из-за которых стенки влагалища перестают плотно смыкаться и его отверстие зияет;
- беременность, роды, аборты, гипофункция яичников, климакс – любые состояния, связанные со снижением концентрации эстрогена в крови;
- тяжелые болезни, инфекции, выраженный стресс, психоэмоциональное потрясение – все эти факторы приводят к существенному снижению иммунной защиты женщины;
- несоблюдение правил личной гигиены – патогенные бактерии интенсивно размножаются в выделениях, менструальной крови и могут вызывать воспаление во влагалище;
- нарушения обмена веществ (сахарный диабет) – приводит к избыточному отложению углеводов в слизистой, зуду промежности, ухудшению процессов заживления;
- пренебрежение презервативом при случайном сексе нередко заканчивается вагинитом, вызванным возбудителями венерических болезней.
Что происходит при воспалении?
Вагинит – это заболевание воспалительное, но причиной воспаления не всегда являются патогенные микроорганизмы.
К нему приводят любые повреждающие факторы, травмирующие стенки влагалища. Например, грубый половой акт, неаккуратное спринцевание, применение агрессивных моющих средств для интимной гигиены. Причиной воспаления может стать и аллергическая реакция на смазку, средство для контрацепции, тампоны.
Инфекция попадает во влагалище двумя путями:
- восходящим – из промежности, с малых и больших половых губ, через преддверие влагалища, из заднего прохода или уретры;
- нисходящим – из очагов хронической инфекции в организме вместе с кровотоком или током лимфы (кариозные зубы, хронический тонзиллит, пиелонефрит).
Из разрушенных клеток эпителия выделяются биологически активные вещества. Они расширяют сосуды, вызывая местный застой крови. Увеличивается проницаемость сосудистой стенки и через нее в ткани выходят иммунные клетки – лейкоциты и жидкая кровяная плазма. Развивается отек слизистой оболочки влагалища, а при сильном повреждении он захватывает и мышечный, и наружный слой органа.
Продукты распада воздействуют на чувствительные нервные рецепторы, находящиеся в слизистой. Импульсация с них становится более интенсивной и женщина ощущает дискомфорт. Сдавление рецепторов отечными тканями трансформирует его в зуд или боль.
Секреторные клетки эпителия начинают усиленно вырабатывать слизь, чтобы смыть с поверхности слизистой патогенных бактерий и продукты распада клеток. Клинически этот процесс проявляется выделениями из влагалища. Если значительная часть лейкоцитов гибнет и развивается гнойное воспаление, то в слизи появляется примесь гноя. Разрушение мелких сосудов слизистой придает выделениям кровянистый характер. Возбудители ИППП вызывают специфическое воспаление с характерным отделяемым из половых путей.
Какие формы кольпита существуют?
По длительности заболевания выделяют:
- острый вагинит – длится не более 2-х месяцев;
- подострый вагинит – воспаление сохраняется более 2-х месяцев, но не более полугода;
- хронический – длится более 6-ти месяцев, кольпит приобретает волнообразный характер: периоды полного затишья сменяют обострения.
В зависимости от причины воспаления:
- бактериальный вагинит (неспецифический) – его вызывают условно-патогенные стрептококки, стафилококки, бациллы;
- трихомонадный – развивается при заражении Trichomonas vaginalis, возбудителем трихомониаза;
- гонорейный – его вызывает гонококк, возбудитель гонореи;
- микоплазменный – причиной его служит внутриклеточный паразит микоплазма, передаваемый половым путем;
- дрожжевой – развивается при размножении условно-патогенного дрожжеподобного грибка кандиды, возбудителя молочницы;
- атрофический вагинит – его причиной становится снижение концентрации эстрогена в крови женщины в период менопаузы, при гипофункции яичников или в случае их удаления;
- аллергический вагинит – развивается после попадания аллергенов на слизистую оболочку влагалища и реакции на них клеток иммунитета.
Виды вагинита по характеру воспаления:
- серозный – выделения прозрачные, жидкие;
- слизистый – выделения густые, вязкие, белесоватого цвета, мутные;
- гнойный вагинит – выделения густые, желтого или желто-зеленого цвета, непрозрачные с неприятным запахом.
Как проявляется заболевание?
Симптомы вагинита зависят от причины, вызвавшей воспаление и его выраженности. Общее самочувствие у женщин, как правило, не страдает. Лихорадка редко превышает 37-38 . Высокая лихорадка, общая слабость, выраженная боль в промежности говорят о воспалении всех стенок влагалища и жировой клетчатки, окружающей матку.
Клиническая картина вагинита Она зависит от того, острый или хронический вагинит наблюдается у пациентки. Из самих определений понятно, что первый проявляется внезапно и очень болезненно. Поскольку сегодня мы рассматривает симптомы вагинита у женщин (фото и лечение, а также варианты последнего), то следует отметить, что боль, покраснение, сильное жжение, отек половых органов – это все признаки острой формы.
При этом выделения будут очень отличаться, в зависимости от бактерий, его вызывающей. Ниже мы рассмотрим каждый подвид заболевания в отдельности. Это сильно помогает в домашних условиях понять, что происходит с вашим организмом. Очень неприятным заболеванием является острый вагинит. Симптомы, как уже было сказано, появляются внезапно. Острая боль приводит к мыслям о цистите, пиелонефрите, простуде, и других заболеваниях, которые мало связаны с истинной причиной. Еще хуже, когда начинают лечить следствие.
Хроническая форма протекания заболевания совсем другая. Симптоматика достаточно смазанная, отека и покраснения половых органов не наблюдается, боли и повышенной температуры нет. Одним из наиболее частых спутников этой формы – это зуд. Он усиливается во время менструации, осуществлении полового акта и даже при ходьбе. Таков хронический вагинит. Симптомы могут меняться, в зависимости от фазы цикла, то полностью исчезая, то появляясь снова. Любое простудное заболевание, прием антибиотиков вызывает их усиление. Неправильным подходом является лечение следствия, то есть выделений и зуда при помощи местных свечей. Это временная мера, вскоре симптомы вернутся.
Лечение
После получения результатов всех анализов врач назначит схему терапии, учитывая возраст пациентки, общее состояние здоровья, особенности организма. Лечение неспецифического вагинита требует комплексного подхода. Основные терапевтические цели – снятие симптоматики, купирование воспаления, устранение возбудителя, предупреждение возникновения осложнений. Для достижения целей применяется местная и системная терапия.
Местно действуют вагинальные таблетки, суппозитории, крема, растворы, системно – таблетки для перорального приема, внутривенные инъекции. Вторая группа применяется на острой стадии и при тяжелом течении. Для подавления жизнедеятельности возбудителей назначаются препараты на основе проведенной антибиотикограммы.
С целью скорейшего снятия симптоматики применяются лекарственные средства на основе кальция (внутривенно), против аллергии (Супрастин, Зиртек). Местная терапия: орошение влагалища антисептиками (Фурацилин, Хлоргексидин); противовоспалительные свечи (Гексикон); противогрибковые препараты (Миконазол, Клотримазол). Для лечебного подмывания можно использовать отвары лекарственных трав (ромашка, мята, календула, чабрец, череда), но только после консультации врача. Важно! Ни в коем случае нельзя спринцеваться.
Процедура способна еще больше снизить местный иммунитет, тем самым усугубить течение болезни. При необходимости назначаются противозудные, обезболивающие средства. Когда обнаружена ИППП, чаще всего назначают антибиотики широкого спектра действия (Амоксициллин, Эритромицин, Тетрациклин). После курса терапии рекомендуется создать благоприятные условия для восстановления микрофлоры влагалища.
С этой целью назначают суппозитории с лакто-, бифидобактериями (Лактонорм, Биовестин). При использовании антибиотиков системного действия стоит позаботиться и о микробной флоре кишечника. Принимаются про-, пребиотики (Ацепол, Лактулоза). При неспецифическом вагините с признаками атрофии требуется включение в схему терапии гормональных средств (Эстрадиол, Тиболон). Конкретный препарат, дозировку, режим приема врач назначает каждой пациентке в индивидуальном порядке.
Неотъемлемой частью терапии является соблюдение диеты, богатой витаминами, минералами, полезными веществами (фрукты, овощи, злаки). Обязательному исключению подлежат острые, соленые, консервированные, копченые, сладкие продукты, алкогольные напитки. Если наблюдается сильная отечность, то необходимо сократить объем потребляемой жидкости.
Успешность проведенной терапии обеспечивается посредством: соблюдения личной гигиены, диеты; прохождения курса лечения в полном объеме; выполнения всех указаний врача; полового покоя. В случае обнаружения у пациентки ИППП обязательно курс терапии должен пройти половой партнер.
Если диагностирован грибковый (кандидозный) вагинит, также необходимо пролечиться партнеру во избежание повторного провоцирования роста дрожжеподобных грибов. Критерий эффективности терапии – устранение инфекции, доказанное лабораторным путем. Контрольные анализы сдаются через 10 дней после пройденного курса. Отсутствие возбудителя и восстановленная микрофлора влагалища – показатели полного выздоровления.
Профилактика
Чтобы избежать возникновения вагинита, необходимо придерживаться следующих правил:
- Использовать средства барьерной контрацепции при сексуальных контактах.
- Тщательно соблюдать меры личной гигиены, ежедневно проводить тщательное очищение половых органов, исключить спринцевания.
- Отказаться от тесного синтетического нижнего белья в пользу удобного хлопчатобумажного.
- Раз в 6 месяцев посещать гинеколога, проходить обследование на венерические инфекции и заболевания половых органов и при необходимости проводить соответствующее лечение.
На протяжении всего года женщине следует заботиться об укреплении иммунитета — заниматься спортом, следить за рационом, отказаться от вредных привычек, избегать стрессов и физических перегрузок.





