Проявление острого вульвовагинита и методы лечения
Вульвовагинит – это воспалительное заболевание наружных половых органов женщины.
Вульвовагинит по локализации делят на вульвит и вагинит.
При вагините (второе его название — «кольпит») – воспаляется слизистая оболочка влагалища. При вульвите воспаляется слизистая оболочка малых половых губ и преддверия влагалища.
В этой статье Вы узнаете:
Актуальность проблемы
Вульвовагинит относится к одним из самых распространенных гинекологических заболеваний. Этой патологии наиболее подвержены девочки первого года жизни, а также лица препубертатной и постклимактерической возрастных групп. Но при наличии предрасполагающих факторов сочетанное поражение вульвы и влагалища может развиваться и у женщин репродуктивного возраста.
Хотя вульвовагинит не относится к потенциально жизнеугрожающим состояниям, его лечению уделяется особое внимание. Это связано не только с имеющимся у пациенток физическим дискомфортом. Воспаление наружных половых органов и влагалища может осложняться восходящей мочевой инфекцией с последовательным развитием уретрита, цистита и пиелонефрита. Возможно поражение шейки матки с инфицированием эндометрия.
Кроме того, в детородном возрасте очень велика вероятность наличия ЗППП, что влияет на возможность деторождения и представляет определенную эпидемическую опасность для половых партнеров и даже детей.
О вульвовагините
Что такое вульвовагинит? О вульвовагините нужно в первую очередь сказать, что это комбинация двух болезней женской интимной сферы: вульвита и вагинита. Это заметно осложняет его лечение и диагностику, так как одновременно проявляется симптоматика сразу двух заболеваний. Под вульвитом подразумевается воспаление вульвы или наружных половых органов.
Если воспалительный процесс распространяется на полость влагалища. Можно вести речь о вагините. Вульвовагинит чаще всего появляется у девочек и женщин пожилого возраста, также является довольно распространенным детский вульвовагинит.
Причины вульвовагинитов
Существует огромное количество причин заболевания. Все факторы, из-за чего может развиваться данное заболевание, делятся на две группы.
Первая – это инфекционные причины. Вторая – неинфекционные факторы. В свою очередь среди инфекционных форм различают специфический и неспецифический варианты.
Специфическое инфекционное воспаление вызвано патогенной микрофлорой.
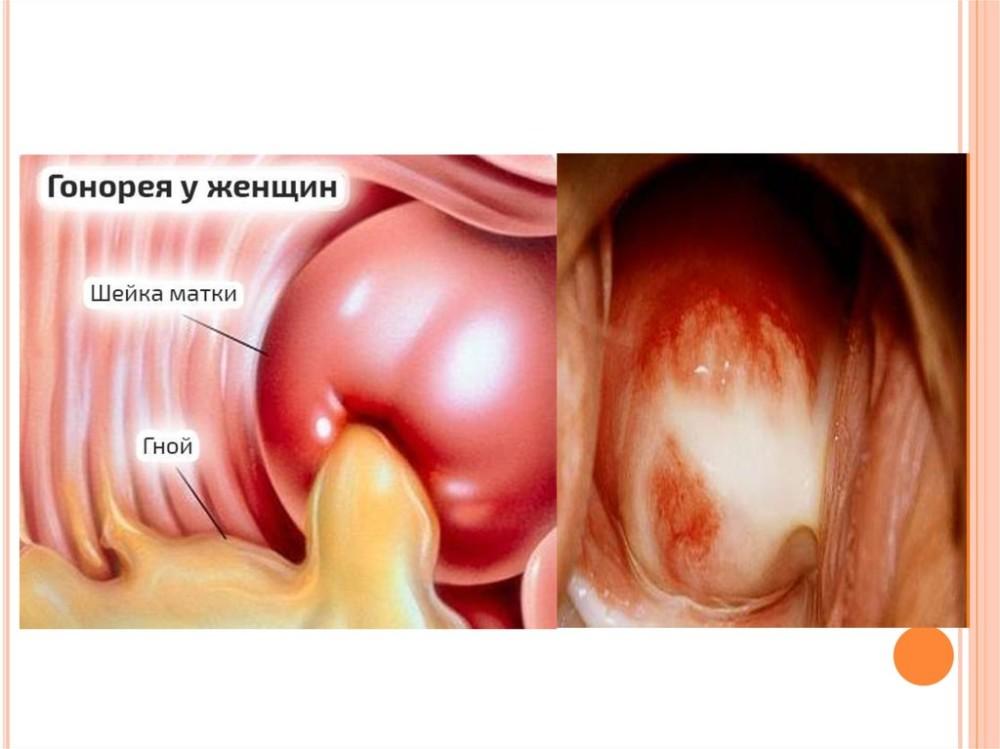
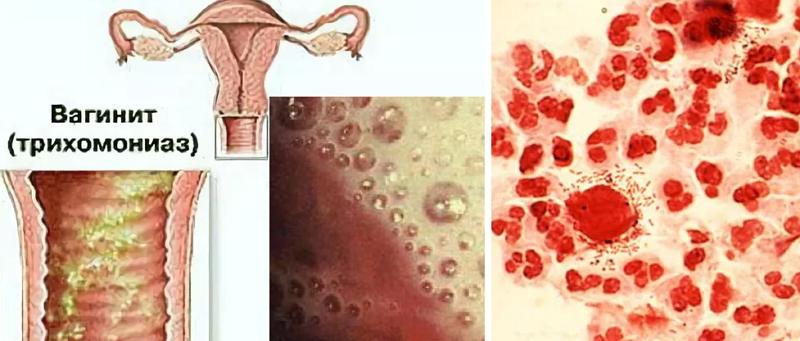
патогенная флораЭто может быть гонококк, трихомонада, туберкулез или дифтерийная коринебактерия.
Неспецифические воспалительные процессы вызывает условно-патогенная флора. Она либо в норме присутствует в структурах мочеполовой системы. Либо является транзиторной и не вызывает заболеваний в большинстве случаев. Патологический процесс в этом случае развивается только при чрезмерном росте микроорганизмов. Кроме того, инфекционные причины по типу возбудителя делятся на:
- бактериальные;
- протозойные (трихомонада);
- микотические (кандида);
- вирусные (герпес, детские инфекции, папилломавирусный вульвовагинит).
В свою очередь неинфекционные вульвовагиниты могут быть:
- механическими (травмы, грубые половые контакты или мастурбация, инородное тело);
- паразитарными (воспаление может быть вызвано глистами);
- лучевыми (после проведенной лучевой терапии по поводу онкологических заболеваний);
- дисметаболическими (при сахарном диабете, дисметаболической нефропатии);
- аллергическими (вызваны чрезмерной реактивностью организма в ответ на контакт с чужеродными веществами в основном белкового происхождения);
- реактивными (псориаз, экзема, аутоиммунные заболевания, системные поражения соединительной ткани).
Установлены некоторые факторы риска, которые способствуют возникновению воспалительного поражения вульвы и влагалища. Вот основные из них:
- недостаточная гигиена половых органов;
- половая близостьчастые незащищенные половые контакты с новыми партнерами;
- ожирение;
- повышенное потоотделение;
- перенесенные травмы или операции;
- прием цитостатиков, антибиотиков, глюкокортикоидов, иммунодепрессантов;
- использование оральных контрацептивов с высокими дозами эстрогенов;
- эндокринные болезни;
- дисфункция яичников;
- беременность;
- тяжелые системные заболевания;
- бактериальный вагиноз (нарушение состава микрофлоры влагалища);
- опущение или выпадение половых органов;
- воспалительные процессы рядом расположенных органов (чаще всего – прямой кишки).
Классификация вульвовагинитов
В настоящее время при постановке диагноза учитывается несколько характеристик заболевания. Поэтому одновременно используются несколько клинических классификаций вульвовагинитов:
- По виду возбудителя: неспецифический бактериальный, специфический, туберкулезный, дифтерийный, вирусный, грибковый (кандидозный), протозойный.
- По наличию инфекционного агента: инфекционный и первично-неинфекционный.
- По типу течения: острый, подострый и хронический.
К первично-неинфекционным формам заболевания относят аллергический вульвовагинит, воспаление вследствие инородных тел влагалища, онанизма и травм, глистные инвазии, изменения тканей на фоне дисметаболических и эндокринных расстройств.
Течение и диагностика болезни
Протекает вульвовагинит постепенно и развивается очень длительно. Сначала болезнь проявляется в виде жжения во время и после мочеиспускания, зудящих раздражений, болей наружных половых органов. При этом общего изменения в организме не наблюдается. Внешне гинеколог может отметить отеки вульвы и слизистой влагалища, разрыхление, пигментацию, отслаивание и истончение кожи, различные ссадины. Имеются выделения гнойного характера, иногда с кровяными примесями.
Правильный диагноз ставится на основании тщательного анамнеза: наличие хронических заболеваний ЖКТ, бронхов, ротоносоглотки, неправильных обменных процессов, учитываются условия жизни, соблюдение гигиенических норм и др. Врач определяет степень поражения половых органов с помощью вагиноскопии — специальных вагинальных зеркал и освещения. Если воспалительный процесс вызван инородным телом, то вагиноскопия позволяет выявить тела различного характера (волосы, вата, нитки). Если есть подозрение на посторонние предметы, необходимо ультразвуковое исследование.
При осмотре влагалища наблюдаются гиперемия на стенках нижнего отдела малого таза, кровяные налеты. Чем ярче выражены эти признаки, тем острее проходит воспаление. Серые налеты в виде островков дают возможность предполагать, что возбудителем заболевания являются грибы рода Кандида, а плотный слой серого налета говорит о дифтеритическом поражении. Для вируса герпеса характерны полупрозрачные водянистые пузырьки, а появление пустул внутри влагалища сообщает о наличии стрептококковых или стафилококковых возбудителей.
Не всегда можно точно установить причину на основании анамнеза или осмотра, поэтому используют и другой метод — взятие мазков на микробиологическое исследование. Анализ мазков показывает содержание и наличие лейкоцитов, более 20 считается признаком воспаления. Патогенную флору определяют количеством колоний в посевах.
Процесс воспаления может затронуть и другие органы: уретру, мочевой пузырь, прямую кишку. Поэтому для диагностики обязательно проведение бактериологического и бактериоскопического исследования.
Диагностируется вирусный вульвовагинит микроскопическим методом с красящими веществами, методами ПИФ (прямая иммунофлюоресценция) и ПЦР (метод полимеразной цепной реакции). При наличии типичной формы герпетического вульвовагинита достаточно провести одно из этих исследований, а при субклинической картине необходимы исследования и по ПИФ, и по ПЦР. Для избавления детей (до двух лет) от вирусного вульвовагинита используют мазь ацикловир с дозировкой 100 мг. Детям старше двух лет дозировка увеличивается до 200 мг, мазать ежедневно в течение одной-двух недель. В период между рецидивами использовать ректальные свечи интерферон несколько месяцев. В особо тяжелых случаях, когда рецидивы возникают более 6 раз в год, необходимо провести специфическую иммунизацию, курс — 5 подкожных инъекций в течение 5 недель, затем повторять по 3 укола через квартал.
Пациенток с частыми рецидивами необходимо диспансеризировать и вести строгое наблюдение за течением болезни, а также проводить клинические обследования каждые полгода. Если повторяемость рецидивов возрастает, то необходимо проводить цитологическое обследование на наличие клеток с атипичными формами, размерами, структурой.
Неинфекционные вульвовагиниты возникают на фоне таких заболеваний, как анемия, неврозы, авитаминозы, неправильный обмен веществ, сахарный диабет, заболевания сердца. Клинические проявления: наличие гиперемии на коже наружных половых органов и вагины, слизистые серозные выделения.
Диагностируется только микроскопически: берется мазок из влагалища, результаты которого сообщают о десквамированном эпителии и наличии лейкоза. Для устранения неинфекционного вульвовагинита необходимо вылечить основное заболевание. Обязательно соблюдение гигиенических правил: подмывание раствором борной кислоты или разведенным фурацилином.
Неинфекционные вульвовагиниты могут возникнуть при гельминтозном заражении. Острицы попадают из заднего прохода в вульву или во влагалище. Женщина ощущает зуд, происходит воспаление ануса, отек и гипертрофия прямой кишки. Лечение следует начать с избавления от остриц, а влагалище в течение недели промывать клизмой. Перорально принимать препарат декарис в расчете 2,5 мг на 1 кг живого веса.
Острый неинфекционный вульвагинит женщина может приобрести из-за воздействия механического, химического или термического фактора. Такими факторами могут быть спринцевания горячими растворами или жидкостями, содержащими вредные или химические вещества. Провоцирующим фактором может служить введение грязных рук во влагалище во время мастурбации. Признаки, свидетельствующие о физическом или химическом поражении влагалища: выделения с небольшим количеством гноя, неприятный резкий запах, отечность и гиперемия. В результате кислотного ожога влагалище обрабатывают перекисью водорода с нанесением смягчающего масла.
Итак, причины воспалительных процессов в вульве и влагалище связаны в основном с инфекциями разного характера: они составляют около 70% от всех гинекологических заболеваний в детском возрасте. Эти воспаления, как правило, не только протекают в половых органах, но и часто затрагивают мочевую систему. Только благодаря качественному обследованию и точным анализам можно назначить правильное лечение.
Соблюдение всех указаний врачей, норм приема лекарств поможет навсегда излечиться от вульвовагинита. Из-за высокой распространенности этих инфекций возрастает риск возникновения хронических воспалительных процессов, что приводит к сбоям менструального цикла. Родительская халатность и недосмотр часто сказываются на нормальном развитии репродуктивных органов у девочек в период полового созревания. Поэтому тщательно следите за своей личной гигиеной и гигиеной ваших детей.
Диагностика
При появлении характерных признаков развития этого патологического состояния женщине необходимо обратиться за консультацией к гинекологу. В первую очередь специалист должен собрать анамнез и провести гинекологический осмотр.
Нередко выполняется только внешнее исследование пораженных воспалительным процессом наружных половых органов, так как введение зеркал может быть крайне болезненным для пациентки. По возможности проводится кольпоскопия и цервикоскопия. Помимо всего прочего, при проведении осмотра берется мазок.
Тест-программа обследования
Особое значение при диагностике этого патологического состояния отводится лабораторным исследованиям. В первую очередь выполняется микроскопия мазка, а кроме того, бакпосев. Кроме того, для подтверждения типа имеющейся бактериальной микрофлоры показано использование метода ПЦР.
Для исключения цистита, который может развиться на фоне острого течения вульвовагинита, выполняется общей анализ мочи. Кроме того, нередко при этом патологическом состоянии назначается проведение УЗИ.
Лечение острого вульвовагинита
Терапия заболевания должна проводиться под контролем лечащего врача. Лечение проводится консервативными методами с применением антибактериальных препаратов местного и внутреннего назначения. К наиболее часто применяющимся антибиотикам при остром вульвовагините относятся:
- Антибактериальные средства при вульвовагините Амоксиклав.
- Цефазолин.
- Азитромицин.
- Метронидазол.
- Цефодизим.
- Ципрофлоксацин.
- Цефтриаксон.
Нередко для устранения проявлений этого патологического состояния назначаются свечи, в состав которых входит йод и другие антисептики. К средствам такого типа относятся Йодоксид и Бетадин. Помимо всего прочего, врач может рекомендовать антисептический раствор для спринцевания. Кроме вагинальных суппозиториев, для облегчения имеющихся симптомов лучше всего использовать ванночки с содой, борной кислотой, марганцовкой или перекисью водорода.
При сильных болях и жжении назначается анестезиновая мазь. Наиболее часто применяются составы, главным действующим веществом которых является бензокаин. При тяжелом течении нередко применяются мази и крема, в состав которых входят глюкокортикоиды. Кроме того, схема лечения может дополняться витаминными комплексами и пробиотиками, улучшающими работу органов ЖКТ.





